
EFP SONDE
EFP-Sonde: Klassifikation und Richtlinien in der Praxis umsetzen
Leitlinien in die Praxis umsetzen – mit der EFP Sonde. Erweiterte diagnostische Beurteilung. Individuell abgestimmte Behandlungspläne.

EFP-Sonde: Klassifikation und Richtlinien in der Praxis umsetzen
Leitlinien in die Praxis umsetzen – mit der EFP Sonde. Erweiterte diagnostische Beurteilung. Individuell abgestimmte Behandlungspläne.
Die EFP Sonde ist ein hochmodernes parodontologisches Instrument, das in Zusammenarbeit mit der European Federation of Periodontology (EFP) entwickelt wurde. Sie optimiert Ihren Praxisablauf durch zuverlässige Diagnostik, die mit den aktuellen EFP S3-Leitlinien übereinstimmt. Stärken Sie Ihre Praxis mit schnelleren, klareren Befundbewertungen und sicheren klinischen Entscheidungen.
Erfassen Sie Sondierungstiefe, klinischen Attachmentverlust (CAL) und weitere Parameter – sofort und direkt am Behandlungsstuhl.
Nahtlose Begleitung der EFP 2018-Inszenierung & Bewertungsprotokolle – Schritt für Schritt.
Stratifizieren Sie Ihre Patientinnen und Patienten mühelos nach Risikostufe und bieten Sie individualisierte Betreuung – von der präventiven bis zur fortgeschrittenen Therapie.
Perfekt für parodontale und periimplantäre Arbeitsabläufe.
Leicht, ausgewogen und bequem zu handhaben – minimiert die Ermüdung des Arztes bei längerem Gebrauch.
Erfassen Sie Sondierungstiefe, klinischen Attachmentverlust (CAL) und weitere Parameter – sofort und direkt am Behandlungsstuhl.
Nahtlose Begleitung der EFP 2018-Inszenierung & Bewertungsprotokolle – Schritt für Schritt.
Stratifizieren Sie Ihre Patientinnen und Patienten mühelos nach Risikostufe und bieten Sie individualisierte Betreuung – von der präventiven bis zur fortgeschrittenen Therapie.
Perfekt für parodontale und periimplantäre Arbeitsabläufe.
Leicht, ausgewogen und bequem zu handhaben – minimiert die Ermüdung des Arztes bei längerem Gebrauch.
Füllen Sie das Formular unten aus, um Ihren Inhalt herunterzuladen.
Eine präzise Beurteilung der Parodontitis ist entscheidend, um eine wirksame Behandlung zu gewährleisten und die langfristige orale Gesundheit zu erhalten. Mit der EFP Probe können Zahnärztinnen und Zahnärzte fundierte, evidenzbasierte Entscheidungen treffen – im Einklang mit dem schrittweisen Behandlungsansatz der EFP-Leitlinien.



3 mm Grundlinienmarkierung | Schwarzes Band von 4–6 mm (mittig bei 5 mm) | Millimetermarkierungen von 7–15 mm | Bänder bei 9–10 mm & 14–15 mm

Die patentierte Qulix™-Beschichtung von HuFriedyGroup sorgt für einen scharfen Kontrast zur leichteren Ablesbarkeit, die bei längerer Verwendung nicht abplatzt, verblasst oder abblättert.

Für Patienten mit schwereren Erkrankungen.

Markiert die „kritischen Sondierungstiefen“ für nicht-chirurgische und chirurgische Eingriffe.
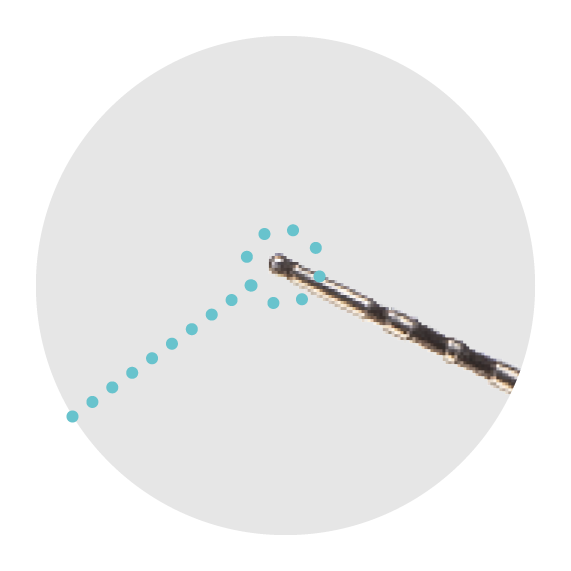
Erleichtert das Einführen in die parodontale Tasche, ohne den Sulkus zu beschädigen, und ermöglicht die Prüfung auf plaque-retentive Faktoren.

Zeigt das Fehlen von Taschen an.

Konsistente Messungen tragen dazu bei, die Variabilität zwischen Klinikern zu verringern und unterstützen die Bewertung des Schweregrads der Taschen.
Vermeiden Sie Über- oder Unterbehandlung – sorgen Sie für die richtige Pflege.

Identifizieren Sie Hochrisikopatienten frühzeitig, um einen langfristigen Erfolg zu erzielen.

Klare Messwerte und Visualisierungen fördern Vertrauen und Verständnis und tragen zur Erstellung eines erfolgreichen Rückrufplans bei.

Konsistente Messungen tragen dazu bei, die Variabilität zwischen Klinikern zu verringern und unterstützen die Bewertung des Schweregrads der Taschen.

Vermeiden Sie Über- oder Unterbehandlung – sorgen Sie für die richtige Pflege.

Identifizieren Sie Hochrisikopatienten frühzeitig, um einen langfristigen Erfolg zu erzielen.

Klare Messwerte und Visualisierungen fördern Vertrauen und Verständnis und tragen zur Erstellung eines erfolgreichen Rückrufplans bei.
Verwenden Sie die EFP-Sonde, um klinische Präzision und prädiktive Prävention – jeweils ein Patient zu geben